
荨麻疹是由于机体皮肤黏膜暂时性血管通透性增加而引起的水肿,可表现为大小不一的红斑,同时还可伴有瘙痒、腹痛、呕吐等症状。
患者常突然自觉皮肤瘙痒,瘙痒部位很快出现大小不等的红色风团,一般呈圆形、椭圆或不规则形,可孤立分布或扩大融合成片,皮肤表面凹凸不平,呈橘皮样外观,有时风团可呈苍白色。数分钟至数小时内风团变为红斑并逐渐消失,不留痕迹。胃肠道黏膜受累时可出现恶心、呕吐、腹痛等症状。
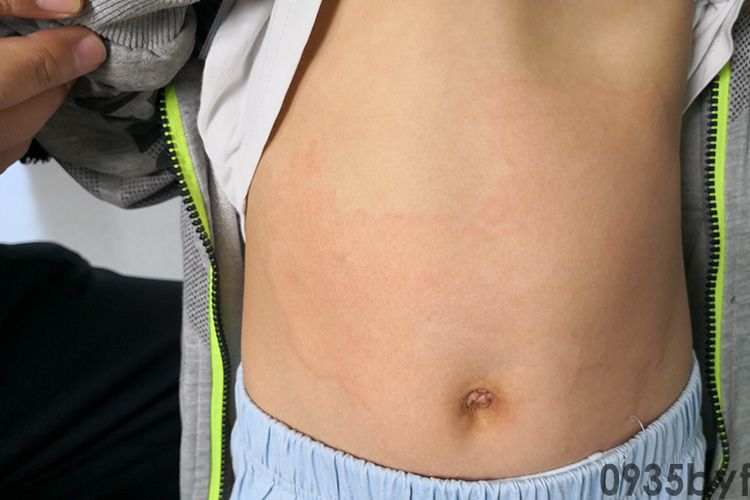
自发性风团和(或)血管性水肿反复发作超过6周以上,且每周发作至少两次者称为慢性自发性荨麻疹。患者全身症状一般较轻,风团时多时少,反复发生,常达数个月或数年之久。

临床中诱导性荨麻疹类型较多,如人工荨麻疹、冷接触性荨麻疹、日光性荨麻疹等,可有不同的临床表现。
人工荨麻疹:表现为用手搔抓或钝器划过皮肤数分钟后,沿划痕出现条状隆起,伴或不伴有瘙痒,约半小时后可自行消退。迟发型皮肤划痕症表现为划痕后数小时

冷性荨麻疹:在暴露于冷空气和接触冷水时,或以冰块置于前臂躯侧,历时3-5分钟,可出现水肿及痛性风团,持续30分钟至数小时可消退,并伴有发热、头痛、呼吸道症状、关节痛和白细胞计数升高。
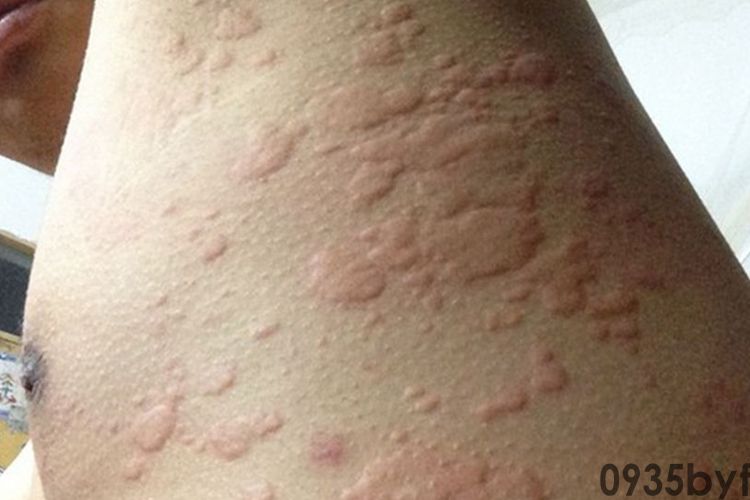
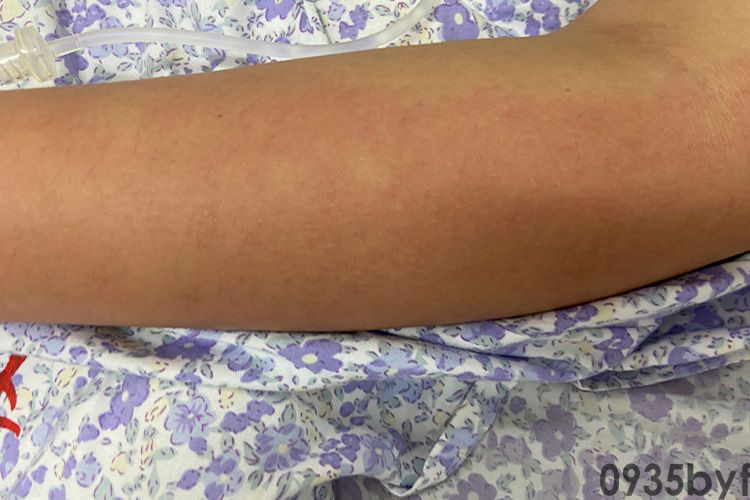
荨麻疹红斑可能与食物、感染、药物、呼吸道吸入物及皮肤接触物等有关。物理因素、精神及内分泌因素、系统性疾病和遗传因素等原因也可引起皮肤荨麻疹红斑等一系列症状。
急性自发性荨麻疹:首选镇静作用较轻的第二代H1受体拮抗剂治疗,如氯雷他定、西替利嗪等,同时可使用钙剂、维生素降低血管通透性。伴有腹痛的患者可使用山莨菪碱、溴丙胺太林等解痉药物。
慢性自发性荨麻疹:首选第二代H1受体拮抗剂,如果一种组胺药物无效时,也可根据病情联合第一代H1受体拮抗剂治疗。对于治疗无效的难治性慢性自发性荨麻疹可使用生物制剂或免疫来缓解症状。
诱导性荨麻疹:在抗组胺药物的基础上,不同类型的荨麻疹可联合使用不同的药物,如皮肤划痕症的患者可使用酮替芬治疗,冷接触性荨麻疹的患者可联合使用赛庚啶、多塞平等药物治疗;日光性荨麻疹可联合使用羟氯喹、UVA或UVB